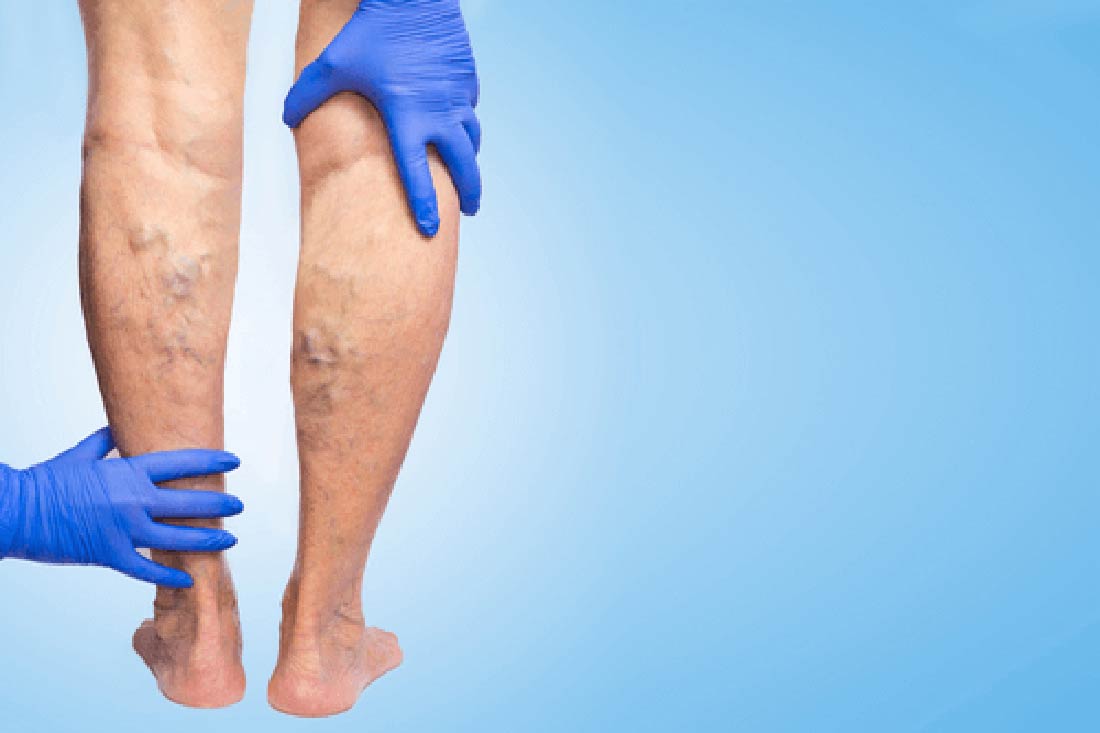
Zapalenie żył jest chorobą polegającą na pojawieniu się procesu zapalnego ich ściany, najczęściej w żylakowato zmienionych żyłach. Zazwyczaj zapaleniu żył towarzyszy powstawanie w nich procesu zakrzepowego.
Najczęściej choroba dotyczy kończyn dolnych, jednak może się także pojawić w kończynie górnej.
Rodzaje zapalenia żył:
- zakrzepowe zapalenie żył powierzchownych, znajdujących się pod powierzchnią skóry; jest dość łatwe w leczeniu i w miarę szybko ustępuje
- zakrzepica żył głębokich, leżących głębiej pomiędzy mięśniami; zakrzep tu powstający może być źródłem materiału zatorowego wędrującego do naczyń płucnych, powodując zatorowość płucną (jest to stan bezpośredniego zagrożenia życia).
Kobiety częściej cierpią na zakrzepicę, gdyż ryzyko wzrasta w czasie ciąży, w trakcie przyjmowania środków antykoncepcyjnych oraz hormonalnej terapii zastępczej.
OBJAWY ZAPALENIA ŻYŁ
Zależą od tego, który układ żył jest zajęty procesem zapalnym.
Objawy zapalenia żył powierzchownych:
- zaczerwienienie skóry nad zmienionymi zapalnie żyłami
- okolica może być twarda, ciepła i czuła
- uczucie swędzenia
- opuchlizna
- w okolicy chorych naczyń może być odczuwalne pulsowanie
- objawy nasilają się, gdy kończyna umieszczona jest nisko
- niewysoka gorączka.
Objawy zapalenia żył głębokich:
- objawy podobne jak w zapaleniu żył powierzchownych (czasami objawy mogą w ogóle nie występować)
- ból i opuchnięcie całej kończyny
- kończyna jest ciepła, zazwyczaj nie jest zaczerwieniona
- gorączka
- owrzodzenia, gdy choroba przedłuża się.
PRZYCZYNY ZAPALENIA ŻYŁ
Główne przyczyny zapalenia żył powierzchownych:
- 90% przyczyn zachorowań stanowi zapalenie żylaków; może powstać samoistnie lub na skutek dodatkowych czynników, takich jak długotrwała podróż w pozycji siedzącej, ciąża czy uraz
- zapalenie związane z procedurami medycznymi, np. wprowadzenie do żyły cewnika lub wprowadzenie substancji drażniącej żyłę
- nawracające zapalenie żył powierzchownych może być objawem choroby nowotworowej.
Główne przyczyny zapalenia żył głębokich:
- duże zabiegi operacyjne, szczególnie w obrębie kończyn dolnych, miednicy i jamy brzusznej
- urazy miednicy
- uraz kości udowej
- niedowład kończyn dolnych
- porażenie kończyn dolnych
- choroba nowotworowa
- skutki uboczne leczenia nowotworów.
Ryzyko występowania zapalenia żył:
- siedzący tryb życia
- wiek powyżej 40 lat
- okres ciąży i połogu
- otyłość
- palenie papierosów
- przyjmowanie tabletek antykoncepcyjnych i hormonalna terapia zastępcza u kobiet po menopauzie
- wystąpienie żylaków
- niewydolność serca
- niektóre choroby krwi sprawiające, że krew ma większą skłonność do krzepnięcia (nadpłytkowość samoistna, czerwienica prawdziwa).
Badania dowiodły, że 60% przypadków zapalenia żył jest spowodowane czynnikami ryzyka, które można wyeliminować, np. otyłością, paleniem itp.
W przypadku pojawienia się obrzęku, bólu i zaczerwienienia kończyny górnej lub dolnej, wysokiej gorączki lub niewytłumaczalnych trudności w oddychaniu należy niezwłocznie zgłosić się do lekarza.
DIAGNOSTYKA ZAPALENIA ŻYŁ
Zakrzepowe zapalenie żył powierzchownych zazwyczaj rozpoznaje się bez konieczności przeprowadzania badań dodatkowych, jedynie na podstawie objawów klinicznych.
Nieco inaczej jest w przypadku zakrzepicy żył głębokich.
Badania wykonywane w diagnostyce zakrzepicy żył głębokich:
- badanie poziomu dimeru D, czyli substancji powstającej, gdy organizm człowieka usiłuje rozpuścić zakrzep powstały w żyle
- badanie USG z wykonaniem testu uciskowego (prawidłowo pod wpływem ucisku głowicy USG żyła powinna się zapadać)
- flebografia – obecnie badanie rzadko wykonywane, a stosowane w przypadkach, gdy USG nie rozwiało wątpliwości.
Do żył podaje się specjalny środek kontrastowy, który stopniowo je wypełnia. Następnie wykonuje się zdjęcia RTG, na których widoczne są zakontrastowane naczynia.
LECZENIE ZAPALENIA ŻYŁ
Zakrzepowe zapalenie żył powierzchownych zazwyczaj nie wymaga leczenia i ustępuje samoistnie.
Można zastosować następujące środki:
- w przypadku silnego bólu przyjmować leki przeciwbólowe dostępne bez recepty, w postaci doustnej lub jako żele i maści
- stosować opatrunek uciskowy z elastycznego bandaża
- po ustąpieniu obrzęku można dobrać odpowiednie podkolanówki lub pończochy uciskowe
- stosować heparynę, środek przeciw-zakrzepowy (u chorych unieruchomionych)
- czasami konieczna jest antybiotykoterapia
- gdy powstanie ropień, konieczna jest interwencja chirurga w celu jego opróżnienia.
W zakrzepicy żył głębokich zalecane jest:
- jak najczęstsze chodzenie oraz leżenie z uniesioną chorą kończyną
- leczenie uciskowe, najpierw bandażem elastycznym, a następnie pończochą uciskową; taki opatrunek lub pończocha powinny być noszone cały dzień
- leczenie przeciwkrzepliwe.
Stosuje się dwa rodzaje środków przeciwkrzepliwych:
- heparynę podawaną w zastrzykach podskórnych
- acenokumarol – w trakcie leczenia acenokumarolem pacjent musi co najmniej raz na 4 tygodnie (najlepiej częściej) badać krew, oznaczając tzw. INR; jest to wskaźnik informujący o tym, czy dawka leku jest prawidłowa; na jego podstawie modyfikuje się leczenie, które kontynuuje się przez około 3 miesiące (lub dłużej)
- leczenie trombolityczne, mające na celu rozpuszczenie skrzepu; stosowane tylko u nielicznej grupy chorych.
PORADY LEKARZA
✓ NALEŻY:
- starać się więcej chodzić i prowadzić aktywny tryb tycia
- w czasie długiej podróży często wstawać i chodzić
- dużo pić, żeby krew nie ulegała zagęszczeniu
- stosować chłodne kompresy w celu zmniejszenia obrzmienia
- stosować elastyczne pończochy anty-zakrzepowe, jeśli istnieje ryzyko wystąpienia zapaleń
- jeśli ktoś dłużej leży w łóżku, np. ze względu na chorobę, należy napinać mięśnie nóg, poruszać stopą.
✓ NIE NALEŻY:
- zbyt długo leżeć lub siedzieć w jednej pozycji
- masować bolesnych miejsc, chyba że wyraźnie zalecił to lekarz
- stosować tabletek antykoncepcyjnych
- palić
- pić alkoholu
- doprowadzać do wahań wagi ciała.
Niskie ciśnienie krwi
Infekcyjne zapalenie wsierdzia

Zespół Raynauda

Tętniak