Choroby alergiczne skóry stają się coraz poważniejszym problemem w wielu krajach na świecie. Spowodowane jest to ogromną liczbą alergenów, które otaczają nas w życiu codziennym i w pracy. Dodatkowo postęp w branży technicznej, zmiana nawyków higienicznych, sposobu odżywiania i ubierania oraz zmiany środowiskowe sprawiają, że jesteśmy narażeni na kontakt z licznymi czynnikami, które mogą wywoływać nadwrażliwość.
Po czym poznać chorobę alergiczną skóry?
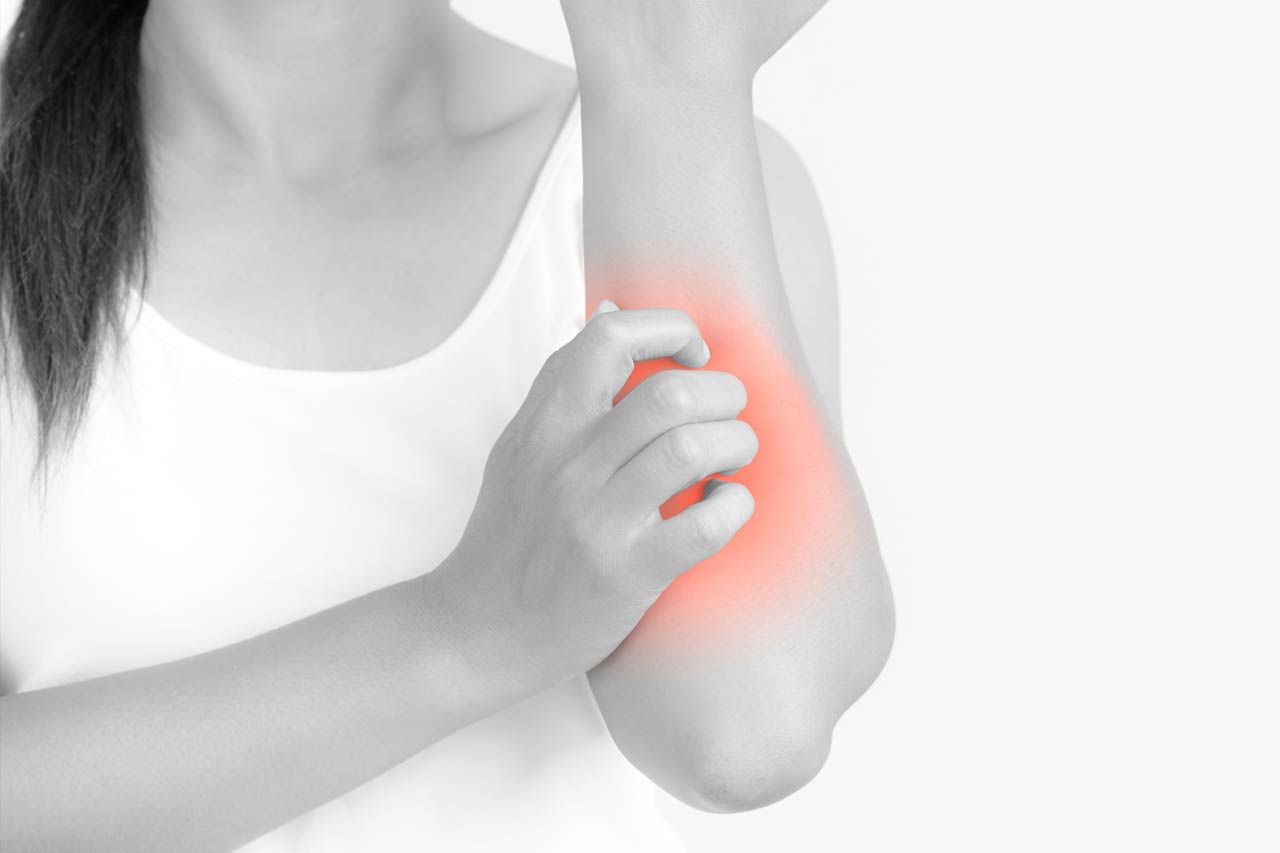
Alergię skóry mogą sugerować niepokojące objawy lub dolegliwości, które występują w jej obrębie. Podejrzenie mogą budzić:
- silne swędzenie skóry,
- drobne bąble wypełnione jasnym płynem (podobne jak po oparzeniu pokrzywą),
- zaczerwienienie i podrażnienie skóry,
- małe grudki na zaczerwienionej skórze,
- łuszczenie i pęknięcia na skórze,
- nawracające zmiany skórne.
Ponadto dla alergii najbardziej charakterystyczne jest występowanie wykwitów po kontakcie skóry z określonymi substancjami, na które została wykształcona nadwrażliwość. Jednak aby jednoznacznie stwierdzić alergię skórną, potrzebne jest wykonanie badań alergologicznych.
Rodzaje chorób alergicznych skóry
Jedną z najczęstszych chorób alergicznych skóry jest kontaktowe alergiczne zapalenie skóry, do którego dochodzi u osób nadwrażliwych na związki chemiczne tj. niektóre metale (np. nikiel, kobalt), substancje zapachowe, środki czystości, konserwanty żywności, tworzywa sztuczne, dodatki do gumy i kosmetyki. Innym równie popularnym rodzajem alergii skórnej jest atopowe zapalenie skóry (inaczej egzema), która rozpoczyna się we wczesnym dzieciństwie i spowodowana jest brakiem genu kodującego białko filagrynę, przez co skóra traci swoje właściwości ochronne. Z kolei choroba alergiczna skóry zwana pokrzywką może powstać pod wpływem czynników fizycznych (ciepło, zimno, ucisk), pyłków roślin, jadu owadów i określonych pokarmów.
Jak dochodzi do uczulenia?
Do rozwinięcia nadwrażliwości dochodzi w wyniku ekspozycji na alergen drogą oddechową, pokarmową, a także przez skórę. Jednak należy mieć na uwadze, że alergia nie wystąpi u wszystkich osób, które mają kontakt z alergenem, ale tylko u tych, którzy mają genetyczne predyspozycje do wyzwolenia reakcji alergicznej lub z powodu długotrwałego i intensywnego narażenia na czynnik alergizujący. Dzieje się tak, ponieważ u osób podatnych na rozwój alergii układ immunologiczny wytwarza szczególny rodzaj przeciwciał – IgE, które posiadają zdolność rozpoznawania krążących w organizmie związków chemicznych jako alergenów. W wyniku tego procesu uczulone przeciwciała i inne komórki odpornościowe, krążąc we krwi, trafiają do układu oddechowego i skóry, gdzie są gotowe do rozpoznania alergenu w razie gdy dojdzie do ponownego kontaktu. W takiej sytuacji dochodzi do rozwinięcia pełnej kaskady reakcji w postaci odpowiedzi immunologicznej, co obserwuje się pod postacią objawów alergii.
Jak diagnozować?
Gdy zauważymy niepokojące objawy, to w pierwszej kolejności należy zwrócić się do lekarza, który przeprowadzi dokładny wywiad odnośnie do przebiegu choroby oraz potencjalnych czynników wywołujących dolegliwości. Kolejnym krokiem są badania dodatkowe w postaci testów skórnych. Obecnie do diagnostyki alergii kontaktowej najczęściej wykorzystuje się tzw. testy płatkowe, które polegają na aplikacji zestawu alergenów na skórę na czas 48 godzin, po którym ocenia się reakcję organizmu. Kiedy wynik nadal nie jest jednoznaczny, można również wykonać testy śródskórne, polegające na podskórnym podaniu alergenu, ewentualnie testy otwarte, w których nakłada się badaną substancję w rozcieńczeniu na skórę przedramienia lub testy prowokacyjne, w których naśladuje się standardową sytuację narażenia na alergen.