Szkarlatyna jest chorobą zakaźną wysypkową wieku dziecięcego, atakującą głównie gardło i migdałki podniebienne. Wywoływana jest przez te same paciorkowce, które powodują ropne stany zapalne gardła. Mogą na nią zachorować również dorośli. Szkarlatyna przenoszona jest drogą kropelkową, a także przez zainfekowane przedmioty. Bakterie mogą być przenoszone przez osoby zdrowe.
Szkarlatyna – jakie są objawy?
Głównym objawem szkarlatyny (płonicy) jest wysypka, której wystąpienie poprzedzone bywa:
- okresem stanów podgorączkowych,
- bólami głowy, brzucha i gardła,
- ogólnym złym samopoczuciem,
- niekiedy wymiotami (zwykle występują u dzieci).
Dopiero wraz z wystąpieniem gorączki (temperatura ciała powyżej 38°C) lub w następnej dobie rozwijają się charakterystyczne objawy chorobowe.
Charakterystyczne objawy szkarlatyny:
- wysypka, porównywalna do wyglądu skóry po nakłuciu szczotką ryżową; obejmuje całe ciało z wyjątkiem trójkąta zawartego pomiędzy fałdami policzkowymi (trójkąt Fiłatowa) oraz stóp i i dłoni; wysypka jest szczególnie obfita w miejscach dobrze ucieplonych i zgięciach fizjologicznych (pachwiny, zgięcia łokciowe i kolanowe, pośladki) przy potarciu skóry palcem wysypka znika i pojawia się żółte zabarwienie,
- wysypka płonicza znika po kilku dniach (może utrzymywać się do 7 dni); po ustąpieniu wysypki pojawia się płatowe łuszczenie skóry na dłoniach i stopach,
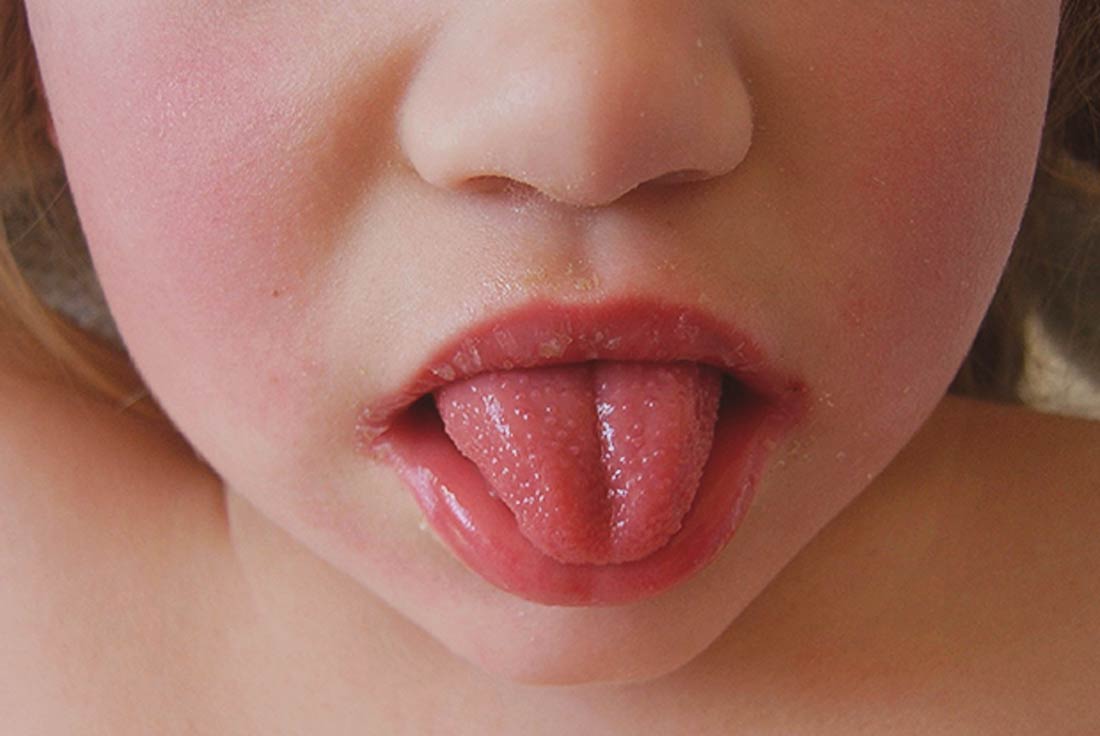
- początkowo obłożony język, czyli pokryty białym nalotem, następnie żywo jaskrawoczerwony z wyraźnie uwypuklonymi brodawkami i kubkami smakowymi (język malinowy),
- linijne wybroczyny wzdłuż fałdów skórnych; występują nawet po lekkim uszczypnięciu,
- zmiany w gardle w postaci zaczerwienienia, nalotów, powiększenia migdałków podniebiennych,
- może także nastąpić powiększenie śledziony i węzłów chłonnych.
Okres od zakażenia do wystąpienia objawów klinicznych jest krótki i wynosi średnio 1-3 dni.
Szkarlatyna u dzieci – przebieg choroby
Po okresie inkubacji trwającym od 2 do 4 dni dziecko nagle ma wysoką gorączkę (ok. 38,5°C – 39°C) i silne bóle gardła. Języczek i podniebienie tylne ma jaskrawoczerwone zabarwienie, język jest obłożony. Po 2-4 dniach znika obłożenie języka, który zmienia zabarwienie na malinowoczerwone. Drugiego lub trzeciego dnia po wystąpieniu gorączki pojawia się typowa dla szkarlatyny drobna czerwona wysypka, przypominająca aksamit. Z okolic pachwin i pach wysypka może rozlać się na całe ciało; bez wysypki pozostają tylko okolice ust. Niekiedy wysypka jest swędząca, może jednak nie wystąpić. W tydzień do trzech tygodni po wystąpieniu choroby skóra na dłoniach i podeszwach łuszczy się dużymi płatami.
Dziecko może chorować na szkarlatynę wiele razy, nawet jeśli jest leczone penicyliną, ponieważ na początku terapii antybiotykowej nie powstały w organizmie dziecka przeciwciała chroniące go przed ponownym zarażeniem lub powstały w bardzo niewielkiej ilości.
Szkarlatyna – jakie są przyczyny?
Przyczyną wystąpienia szkarlatyny jest toksyna wytwarzana przez szczepy bakteryjne paciorkowców z grupy A. Źródłem zarażenia jest człowiek chory na płonicę, na paciorkowcowe zapalenie gardła, a także bezobjawowy nosiciel. Zarażenie następuje poprzez kontakt bezpośredni (drogą kropelkową), jak również przez odzież i sprzęty używane przez chorego.
Szkarlatyna – leczenie
W przypadku podejrzenia płonicy należy zasięgnąć porady lekarskiej, gdyż wczesna diagnostyka choroby oraz właściwe leczenie są kluczowe, aby uniknąć groźnych powikłań, np. zapalenia nerek i stawów, zapalenia mięśnia sercowego oraz wsierdzia, zapalenia ucha środkowego. Leczenie wiąże się z podaniem antybiotyków. Po pięciu dniach od stosowania antybiotyku dziecko przestaje być zakaźne dla otoczenia. Zdarza się także, że osoby mające kontakt z chorym muszą również zażywać antybiotyki.
Jakie są powikłania szkarlatyny u dzieci?
U dzieci nie leczonych antybiotykami lub leczonych niewystarczająco, w 3-4 tygodnie po zachorowaniu na szkarlatynę mogą wystąpić komplikacje, niekiedy groźne dla życia – stan zapalny mięśnia sercowego, który może spowodować: osłabienie mięśnia sercowego, zatrzymanie krążenia i zapalenie nerek z niebezpieczeństwem wystąpienia marskości nerek, reumatyczne dolegliwości stawów, które mogą powodować bóle i zesztywnienia.
Diagnostyka szkarlatyny
Podstawą rozpoznania są objawy kliniczne oraz hodowla bakterii wywołujących płonicę z materiału diagnostycznego pobranego z gardła (wymazu). Potwierdzenie choroby uzyskuje się, wykonując badania serologiczne.
Jak możesz pomóc dziecku?
- Zatroszcz się o to, aby dziecko przyjmowało antybiotyki dokładnie według zaleceń lekarza – nawet jeśli wydaje się już zdrowe.
- Dzień lub dwa po rozpoczęciu przyjmowania penicyliny dziecko już nie zaraża, ale nie jest jeszcze zdrowe. Pozostaw dziecko w domu co najmniej przez tydzień. Nie jest konieczne leżenie w łóżku.
- Spróbuj obniżyć temperaturę przez zawijanie łydek albo podaj dziecku zalecone przez lekarza środki przeciwgorączkowe.
- Jeśli dziecko cierpi na trudności w połykaniu, powinnaś zrezygnować z podawania stałych pokarmów w czasie pierwszych bolesnych dni. Podawaj dziecku chłodne lub ciepłe, lekko osłodzone napoje lub rosół mięsny, jeśli dziecko lubi.
- Jeśli po krótkiej przerwie dziecko ponownie zachoruje na szkarlatynę, pomyśl o tym, że zarazki mogą przenosić także osoby zdrowe. Lekarz powinien pobrać wymaz z gardła wszystkim osobom, z którymi dziecko miało styczność, aby znaleźć ognisko zakażenia. Jeśli lekarz znajdzie paciorkowce w wymazie z gardła, powinien danej osobie zapisać przyjmowanie penicyliny przez 5 dni.
Porady lekarza i zapobieganie
Zgłoś się do lekarza, jeśli dziecko ma podobne objawy, zwłaszcza gdy przebyło anginę paciorkowcową. Jeżeli szkarlatyna nie jest wyleczona, może pozostawić groźne powikłania sercowe, nerkowe i innych narządów.
✓ NALEŻY:
- w przypadku podejrzenia szkarlatyny zasięgnąć porady lekarskiej,
- po konsultacji z lekarzem można podawać leki przeciwbólowe, przeciwgorączkowe lub przeciwzapalne,
- podawać antybiotyki według instrukcji lekarza,
- utrzymywać odpowiedni stan higieny chorego,
- podawać zwiększoną ilość płynów,
- zastosować reżim łóżkowy,
- zastosować lekkostrawną dietę.
✓ NIE NALEŻY:
- podawać leków bez konsultacji z lekarzem,
- dopuszczać do nagłych zmian temperatury w otoczeniu chorego,
- dopuszczać do nadmiernego wysuszenia powietrza, gdyż może to powodować zwiększenie dolegliwości ze strony gardła.